1. INTRODUÇÃO
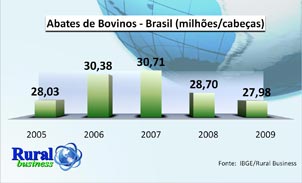
Nos últimos anos, o Brasil tornou-se o maior exportador mundial de carne bovina. Em
2006, o rebanho bovino brasileiro estava em torno de 198,5 milhões de cabeças,
considerado um dos maiores do mundo. Os maiores produtores são Centro-Oeste (34,24%),
seguido pelo Sudeste (21,11%), Sul (15,27%), Nordeste (15,24%) e Norte (14,15%).
A qualidade da carne que chegará para o consumidor recebe grande influencia que
vai desde manejo do animal na propriedade rural até o momento do abate, sendo
necessário que o abate ocorra sem sofrimentos para o animal para diminuir a carga de
estresse e a carne ficar mais macia.
Abate bovino.
Quando se fala de abate de bovinos alguns cuidados devem ser tomados, pois
existem etapas neste processo que são consideradas críticas para a contaminação de
carcaças por microrganismos. Para realização de um bom um bom abate os animais não
devem ser estressados desnecessariamente, a sangria realizada deve ser eficiente,
evitando as contusões da carcaça e todas as normas do RIISPOA (Regulamento de Inspeção Industrial e Sanitária dos Produtos de Origem Animal) devem ser seguidas. O
abate tem que ser higiênico e seguro aos operadores.
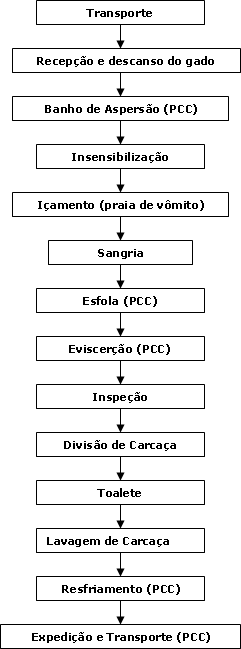
Fluxograma básico do abate de bovinos
2. TRANSPOSRTE DOS ANIMAIS
Os bovinos são transportados em “caminhões boiadeiros”, com capacidade média de
5 animais na parte anterior e posterior e 10 animais na parte intermediaria, totalizando 10
animais. O transporte não deve ser realizado em condições desfavoráveis ao animal, feito
nas horas mais frescas do dia, para evitar estresse, contusão e até mesmo a morte dos
animais. Altas temperaturas e diminuição do espaço também são problemas durante o
transporte.
3. RECEPÇÃO DOS BOVINOS
Ao chegar ao abatedouro os animais são descarregados nos currais de recepção
(Figura 3) por meio de rampas adequadas, preferencialmente na mesma altura dos
caminhões, Nesse período é feita à inspeção ante-mortem, verificando vacinas, sanidade,
isolamento dos animais doentes, condições higiênicas dos currais e dos animais, em
seguida são separados por lotes de acordo com a procedência e permanecem nos currais,
em repouso e jejum.
Animais no curral de recepção
4. DESCANSO E DIETA HÍDRICA
Para que ocorra a recuperação os animais devido ao transporte eles necessitam
passar por um período de descanso que melhora a qualidade da carne, pois os níveis de
adrenalina e de glicogênio presentes no sangue voltam ao normal. O jejum reduz o
conteúdo gástrico para facilitar a evisceração do animal. De acordo com o RIISPOA os
animais devem ficar em descanso, jejum e dieta hídrica nos currais por 24 horas e esse
tempo poderão ser reduzidos em função da distância percorrida pelo animal até o
abatedouro. 5. LAVAGEM DOS ANIMAIS
Após o período de descanso, os animais são conduzidos por uma rampa ao boxe de
atordoamento e nessa rampa é feito a lavagem dos animais (Figura 4), por um banho de
aspersão. No final da rampa existe um afunilamento (seringa), permitindo a passagem de
um animal por vez. Segundo o Ministério da os chuveiros podem ser instalados
direcionados de cima para baixo, para as laterais dos animais e de baixo para cima, o que
permite uma lavagem melhor do esterco e de outras sujidades antes do abate. Essa
lavagem é realiza antes do abate para limpar a pele do animal, tendo assim uma esfola
higiênica. A limpeza dos cascos, região do ânus e extremidades deve ser feita no curral,
com mangueiras. Os animais devem permanecer um pequeno tempo na rampa para que a
pele seque e a esfola seja realizada corretamente.
Lavagem dos animais antes do abate
6. INSENSIBILIZAÇÃO
Realizado por meio mecânico que tem o objetivo de deixar o animal inconsciente até
o fim da sangria. Existem inúmeras formas de fazer o atordoamento, tais como: marreta,
martelo pneumático não penetrante, armas de fogo, pistola pneumática de penetração. O
abate também pode ser realizado através do método kasher, que é a degola cruenta sem
insensibilização, utilizados pelos judeus. O ritual kasher começa pela contenção do animal,
depois ocorre o estiramento da cabeça através de um gancho com uma incisão sem
movimentos bruços dentre a cartilagem e a laringe, cortando a pele, músculos, traquéias,
esôfago, permitindo a máxima remoção de sangue.
No Brasil, o equipamento de atordoamento normalmente usado é a marreta
pneumática (figura 5), com pino retrátil, que é aplicada na parte superior da cabeça dos
animais. O pino perfura o osso do crânio e destrói parte do cérebro do animal, deixando-o inconsciente. Existe ainda o uso da pistola, sem dispositivos penetrantes, que faz o
atordoamento por concussão cerebral.
Atordoamento de bovinos com marreta pneumática
Depois da insensibilização o animal atordoado cai para um pátio, ao lado do “box” e
posteriormente o animal é pendurado, pela traseira (Figura 6), em um transportador aéreo
sendo pendurado em um trilho aéreo. Normalmente os animais vomitam e recebem um jato
de água para limpeza do vômito.
Animais içados pela pata traseira, direcionados para a sangria
7. SANGRIA
Terminada a limpeza dos vômitos, os animais são levados através dos trilhos até a
calha da sangria. A sangria ocorre por meio de corte dos grandes vasos do pescoço. O
sangue escorre do animal suspenso, é coletado na calha e direcionado para
armazenamento em tanques, gerando de 15 a 20 litros de sangue por animal. Os cortes são
feitos por facas e após a sangria de cada animal é necessário que estas sejam mergulhadas
em caixas de esterilização.
A morte ocorre por falta de oxigenação no cérebro. Parte do sangue pode ser
coletada assepticamente e vendida in natura para indústrias de beneficiamento, onde serão
separados os componentes de interesse (albumina, fibrina e plasma). Após a sangria, os
chifres são serrados e submetidos a uma fervura para a separação dos sabugos (suportes
ósseos), e depois de secos podem ser convertidos em farinha ou vendidos.
A sangria (Figura 7) feita de forma correta deve remover 60% do sangue do animal e
os 40% restante ficará retido em músculos e víceras. Uma sangria mal feita causa
putrefação da carne.
Operações de sangria
8. ESFOLA E REMOÇÃO DO COURO E CABEÇA
Antes da remoção do couro, para aproveitamento dos mocotós, corta-se as patas
dianteiras. Amarra-se para evitar a contaminação da carcaça, o ânus e a bexiga. O couro é
retirado de pois de ter sido cortado com facas em pontos específicos, para facilitar sua
remoção. A remoção do couro pode ser feito por máquinas ou de forma manual com auxilio
da faca, cercada de cuidados para que não haja contaminação da carcaça por pêlos ou
algum resíduo fecal.
Cortes iniciais do couro
Em seguida corta-se com uma faca o rabo, o útero ou os testículos, posteriormente
remova-se a cabeça que é lavada e retirada os resíduos de vômito, para fins de inspeção e
para certificar-se da higiene das partes comestíveis. A cabeça é limpa com água e a língua
e os miolos são recuperados.
9. EVISCERAÇÃO
As carcaças são abertas (Figura 9) com serra elétrica ou manualmente. As vísceras
são retiradas e carregadas em uma bandeja para inspeção. Após lavagem, utilizando água
quente, as carcaças são encaminhadas a câmaras frigoríficas ou a desossa, ou seja, as
carcaças são divididas em seções menores e cortes individuais para comercialização.
Abertura da carcaça
10. REFRIGERAÇÃO
As meias carcaças são resfriadas para diminuir possível crescimento microbiano
(conservação).Para reduzir a temperatura interna para menos de 7°C, elas são resfriadas
em câmaras frias com temperaturas entre 0 e 4°C. O tempo normal deste resfriamento, para
carcaças bovinas, fica entre 24 e 48 horas.
Meias carcaças inteiras armazenadas em câmaras frias
11. REFERÊNCIAS
BRASIL. Ministério da Agricultura. Regulamento da inspeção industrial e sanitária de
produtos de origem animal - RIISPOA. Disponível em: <http://www.agricultura.gov.br/ on
line>. Acesso em: 01 de agosto de 2007.
CNPC - CONSELHO NACIONAL DA PECUÁRIA DE CORTE. Balanço da pecuária bovídea
de corte. Site corporativo. Disponível em http://www.cnpc.org.br > Acesso em 31/07/2007
Guia técnico ambiental de abates (bovino e suíno) / José Wagner Pacheco [e] Hélio Tadashi
Yamanaka. - - São Paulo: CETESB, 2006. 98p. (1 CD): il. ; 21 cm. - (Série P + L) Disponível
em: http://www.cetesb.sp.gov.br> Acesso em 30/07/2007.
ROÇA, R.O., São Paulo. Disponível em:
http://dgta.fca.unesp.br/carnes/Artigos%20Tecnicos/Roca104.pdf > Acesso em: 30 de julho
2007.